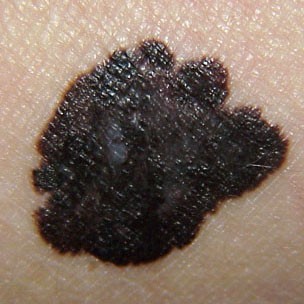
 Το μελάνωμα αποτελεί έναν από τους γνωστότερους τύπους καρκίνου του δέρματος και ταυτόχρονα έναν από τους πιο σπάνιους, καθώς αφορά μόλις το 1% των περιστατικών καρκίνων του δέρματος. Παρόλα αυτά είναι ο πιο θανατηφόρος τύπος καρκίνου, καθώς τα συμπτώματά του μπορούν εύκολα να αγνοηθούν, και μπορεί σε σύντομο χρονικό διάστημα να κάνει μεταστάσεις.
Το μελάνωμα αποτελεί έναν από τους γνωστότερους τύπους καρκίνου του δέρματος και ταυτόχρονα έναν από τους πιο σπάνιους, καθώς αφορά μόλις το 1% των περιστατικών καρκίνων του δέρματος. Παρόλα αυτά είναι ο πιο θανατηφόρος τύπος καρκίνου, καθώς τα συμπτώματά του μπορούν εύκολα να αγνοηθούν, και μπορεί σε σύντομο χρονικό διάστημα να κάνει μεταστάσεις.
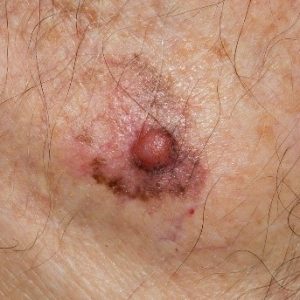
Το μελάνωμα ξεκινάει από τον ανεξέλεγκτο πολλαπλασιασμό των μελανοκυττάρων, κύτταρα τα οποία παράγουν μελανίνη, ουσία που είναι υπεύθυνη για το χρώμα του δέρματος μας, αλλά και την προστασία μας από την ηλιακή ακτινοβολία. Γι αυτό και συνήθως το μελάνωμα έχει καφέ σκούρο ή μαύρο-μπλε χρώμα, αν και δεν είναι σπάνιες οι περιπτώσεις που όγκος έχει χρώμα ερυθρωπό χρώμα (αμελανωτικό μελάνωμα).
Καθώς το μελάνωμα σχετίζεται άμεσα με την έκθεση στον ήλιο, εμφανίζεται πολύ συχνά στον κορμό και την πλάτη στους άνδρες και στα πόδια στις γυναίκες. Αρκετά συχνά μπορεί να εμφανιστεί και στον λαιμό ή το πρόσωπο, όμως στην πραγματικότητα μπορεί να εμφανιστεί σε οπουδήποτε σημείο του σώματος συμπεριλαμβανομένων των παλαμών ή των πελμάτων.
Σύμφωνα με τη διεθνή βιβλιογραφία, υπολογίζεται ότι κάθε χρόνο στις Μεσογειακές χώρες διαγιγνώσκονται 3-5 νέα κρούσματα ανά 100.000 πληθυσμού, που σημαίνει ότι στην Ελλάδα έχουμε περίπου 500 νέα μελανώματα κάθε έτος.
Παράγοντες ρίσκου (κινδύνου) για την εμφάνιση μελανώματος
Οι παράγοντες που μπορούν να επηρεάσουν την εμφάνιση του μελανώματος είναι:
- Ο τύπος του δέρματος. Οι άνθρωποι με ανοιχτόχρωμο δέρμα, ξανθά ή κόκκινα μαλλιά, ανοιχτόχρωμα μπλέ ή πράσινα μάτια ή και φακίδες, έχουν περισσότερες πιθανότητες να εμφανίσουν μελάνωμα.
- Η ακτινοβολία UV. Η χρόνια έκθεση στην ηλιακή ακτινοβολία και τα συνακόλουθα ηλιακά εγκαύματα, ιδιαίτερα κατά την παιδική ηλικία, όπως επίσης και η συστηματική χρήση σολάριουμ, αποτελούν σημαντικούς παράγοντες για την εμφάνιση του μελανώματος.
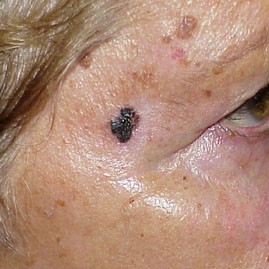
- Η ύπαρξη σπίλων(ελιών). Ένας σπίλος αποτελείται από μελανοκύτταρα. Ιατρικά θεωρείται καλοήθης δερματική βλάβη και ως ένα βαθμό, αποτελεί την εκδήλωση φυσιολογικών διαδικασιών του ανθρώπινου οργανισμού. Οποιαδήποτε, όμως αλλαγή στους υπάρχοντες σπίλους ή η εμφάνιση νέων σημαδιών στο σώμα, ίσως να αποτελεί έναν προάγγελο μελανώματος.
- Η κληρονομικότητα. Άτομα με οικογενειακό ιστορικό μελανώματος ή κληρονομικές παθήσεις, όπως το σύνδρομο δυσπλαστικών σπίλων, οφείλουν να είναι ιδιαίτερα προσεκτικοί.
- Το αδύναμο ανοσοποιητικό σύστημα. Άτομα με αδύναμο ανοσοποιητικό σύστημα είναι επιρρεπή στην εμφάνιση μελανώματος, όπως ασθενείς που έχουν υποστεί μεταμόσχευση οργάνου και βρίσκονται σε ανοσοκαταστολή ή φορείς το ιού HIV.
- Η γήρανση. Η πάροδος του χρόνου αποτελεί, όπως σε όλα τα ιατρικά θέματα, έναν παράγοντα κινδύνου, καθώς οι άμυνες του οργανισμού συνεχώς υποχωρούν.
Πρόληψη
Λαμβάνοντας υπόψη τους παραπάνω παράγοντες, γίνεται αντιληπτό ότι είναι απαραίτητη η καθημερινή και συστηματική προστασία από την ηλιακή ακτινοβολία. Αναπόσπαστο κομμάτι της πρόληψης αποτελεί η αποφυγή της παρατεταμένης παραμονής στον ήλιο, η χρήση αντηλιακού, καπέλου, γυαλιών ηλίου και ρούχων και η αποφυγή χρήσης solarium.
Επιπλέον, είναι απαραίτητη η παρακολούθηση των σπίλων, καθώς και οποιουδήποτε νέας δερματικής βλάβης που εμφανίζεται στο σώμα, ειδικά όταν έχει σκούρο χρώμα. Η παρακολούθηση μπορεί να γίνει από έναν εξειδικευμένο ιατρό (ιδιαίτερα για τις ομάδες που εμφανίζουν παράγοντες κινδύνου) που θα ελέγχει και θα χαρτογραφεί τους σπίλους μια φορά το χρόνο, αλλά και από τους ίδιους τους ενδιαφερόμενους με αυτοεξέταση. Ελέγχοντας το δέρμα σε όλο το σώμα μπροστά από έναν καθρέφτη, ψάχνοντας για αλλαγές, νέα σημάδια ή αλλοιώσεις και φωτογραφίζοντας τους σπίλους, μπορούμε να προλάβουμε ένα μελάνωμα σε πρώιμο στάδιο, καθώς αν διαγνωστεί σε πρώιμο στάδιο, είναι θεραπεύσιμο.
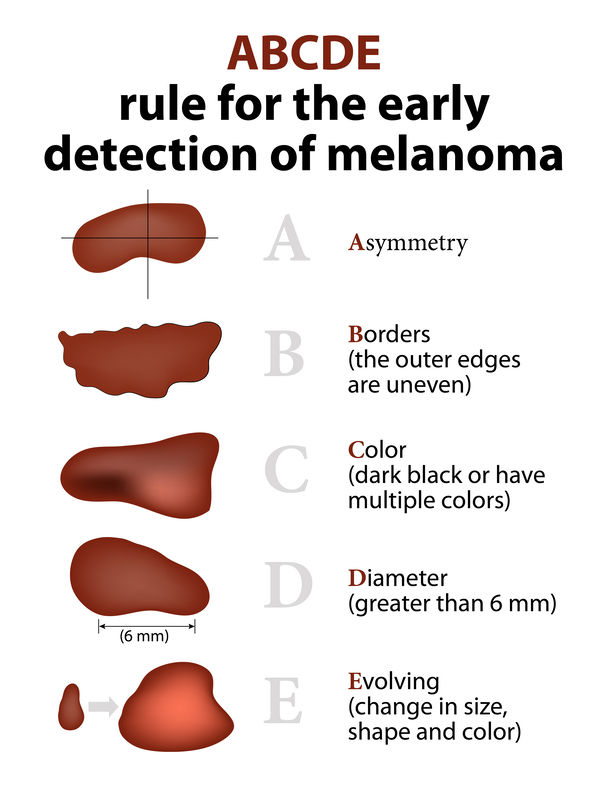
Ο πιο αξιόπιστος τρόπος για τον έλεγχο των σπίλων είναι η μέθοδος ABCDE, η οποία δίνει βαρύτητα σε 5 βασικά χαρακτηριστικά:
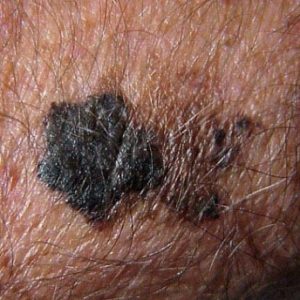
- A– Asymmetry: Ο σπίλος εμφανίζει ασυμμετρία. Αν τον χωρίζαμε στην μέση, τα δυο μέρη δεν είναι αντίστοιχα.
- B– Border: Το περίγραμμα του σπίλου δεν είναι ομαλό. Εμφανίζει ακανόνιστο σχήμα, μικρές γωνίες, κλπ.
- C– Color: Ο σπίλος δεν έχει ενιαίο χρώμα, αλλά πολλές αποχρώσεις ή έχει αλλάξει χρώμα.
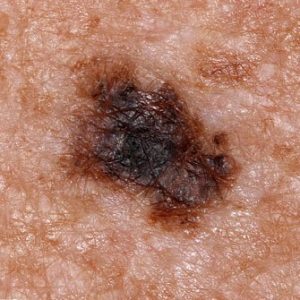
- D– Diameter: Η διάμετρος και το μέγεθος του είναι μεγαλύτερο από 6 χιλιοστά.
- E– Evolving: Ένας καλοήθης σπίλος δεν αλλάζει στην πάροδο του χρόνου. Συνεπώς, οποιαδήποτε αλλαγή στο χρώμα, το μέγεθος, το σχήμα, κ.λ.π. είναι ένας παράγοντας που πρέπει να αξιολογηθεί.
Επιπλέον, πιθανές ενδείξεις κακοήθειας είναι και η ευαισθησία, ο πόνος, η αιμορραγία και ο κνησμός στο δέρμα πάνω και γύρω από τον σπίλο.
Διάγνωση και σταδιοποίηση του μελανώματος
Η διάγνωση του μελανώματος βασίζεται στην Κλινική Εξέταση της «ύποπτης» βλάβης από τον ιατρό. Εάν ο ιατρός, έπειτα από ενδελεχή εξέταση και αξιολόγηση, κρίνει ότι υπάρχουν ενδείξεις κακοήθειας, θα προχωρήσει σε αφαίρεση του σπίλου, για την πραγματοποίηση ιστολογικής εξέτασης (βιοψίας), που αποτελεί το μόνο αξιόπιστο τρόπο διάγνωσης του μελανώματος.
Το αποτέλεσμα της ιστολογικής εξέτασης θα κρίνει το αν ο ασθενής νοσεί από μελάνωμα και σε ποιο στάδιο βρίσκεται ο καρκίνος, δηλαδή το πόσο βαθιά μέσα στο δέρμα έχει εισχωρήσει ο καρκίνος. Ανάλογα με την περίπτωση και τις ιδιαιτερότητες του ασθενή, η σταδιοποίηση, δηλαδή η κατάταξη του καρκίνου σε συγκεκριμένη κατηγορία, μπορεί να χρειαστεί και συμπληρωματικές εξετάσεις, όπως ιστολογική εξέταση και από άλλα σημεία του σώματος, αιματολογικές εξετάσεις, ακτινογραφία θώρακος, μαγνητική τομογραφία, κ.ά.
Η σταδιοποίηση του μελανώματος εξαρτάται από το βάθος του μελανώματος, την επέκταση του στους επιχώριους λεμφαδένες και τις πιθανές μεταστάσεις σε διάφορα όργανα όπως ο εγκέφαλος, οι πνεύμονες ή το ήπαρ.Τα στάδια Ι και ΙΙ αφορούν μελανώματα όπου ο όγκος περιορίζεται μόνο στο δέρμα, το στάδιο ΙΙΙ όταν αφορά και λεμφαδένες και το στάδιο ΙV όταν υπάρχουν μεταστάσεις.
Η σταδιοποίηση έχει μεγάλη σημασία για τον καθορισμό του εξατομικευμένου θεραπευτικού πλάνου που θα ακολουθηθεί για τον κάθε ασθενή.
Θεραπευτική αντιμετώπιση του μελανώματος
Η βασική θεραπεία του μελανώματος είναι η χειρουργική του εξαίρεση. Στα πολύ επιφανειακά (μελανώματα in situ) καθώς και στα περισσότερα από τα ενδιαμέσου πάχους μελανώματα χωρίς μεταστάσεις, η χειρουργική αφαίρεση αποτελεί και την μόνη θεραπεία που θα χρειαστεί να ακολουθήσει ο ασθενής.
- Ευρεία Εκτομή
Όλες οι δερματικές βλάβες που θεωρούνται «ύποπτες» για μελανώμα πρέπει να αφαιρούνται αρχικά με βιοψία εκτομής. Η βιοψία εκτομής γίνεται αυστηρά στα 2 χιλιοστά υγιούς δέρματος, αποστέλλεται το παρασκεύασμα για την επιβεβαίωση της διάγνωσης και του βάθους της βλάβης και στη συνέχεια αποφασίζεται η ευρύτερη εκτομή υγιούς δέρματος γύρω από την αρχική βλαβή ( από 0,5 εκατοστό έως και 2-3 εκατοστά σε πολύ παραμελημένες βλάβες). - Βιοψία του Φρουρού Λεμφαδένα
Πρόκειται για μία συμπληρωματική διαδικασία που πραγματοποιείται στους περισσότερους από τους ασθενείς Ι και ΙΙ σταδίου, εκτός από τους ασθενείς όπου το μελάνωμα είναι λεπτότερο από 0,75mm. Η βιοψία αυτή γίνεται στον ίδιο χειρουργικό χρόνο με την ευρεία εκτομή. Πριν από το χειρουργείο πραγματοποιείται λεμφοσπινθηρογράφημα (μία εξέταση που γίνεται με ραδιοφάρμακο από τους πυρηνικούς ιατρούς) το οποίο επισημαίνει ποιος λεμφαδένας είναι αυτός που πρώτος αποχετεύει λέμφο από την περιοχή που βρίσκεται το μελάνωμα. Η θέση του λεμφαδένα μαρκάρεται πριν από το χειρουργείο. Ο λεμφαδένας αυτός ανευρίσκεται στο χειρουργείο με τη βοήθεια κατάλληλου οργάνου που ονομάζεται φορητή γ-κάμερα και τη ταυτόχρονη έγχυση μπλε του μεθυλενίου. Ο φρουρός λεμφαδένας δεν αποστέλλεται ποτέ για ταχεία αλλά πάντα για κανονική βιοψία.Σε περίπτωση που η παθολογοανατομική εξέταση δείξει διήθηση του φρουρού λεμφαδένα από κύτταρα μελανώματος, τότε θεωρητικά έχει επέλθει διασπορά της νόσου στους λεμφαδένες της περιοχής και ο ασθενής πρέπει να υποβληθεί σε αφαίρεση όλων των λεμφαδένων της περιοχής (λεμφαδενικός καθαρισμός).Η βιοψία του φρουρού λεμφαδένα έχει σημασία για την σταδιοποίηση του μελανώματος και την εφαρμογή του κατάλληλου θεραπευτικού σχήματος. Μέχρι πρόσφατα θεωρούνταν ότι στερείται τελείως θεραπευτικού ρόλου, αλλά τελευταίες μελέτες αποδεικνύουν ότι μπορεί να βελτιώνει τελικά και την πρόγνωση του ασθενούς. - Λεμφαδενικός Καθαρισμός
Ο Λεμφαδενικός Καθαρισμός συνίσταται στην χειρουργική αφαίρεση όλων των λεμφαδένων της περιοχής που αποχετεύει λέμφο από την περιοχή του όγκου και πραγματοποιείται σε δύο περιπτώσεις :- όταν ο ασθενής κατά την διάγνωση του μελανώματος έχει κλινικά ψηλαφητούς λεμφαδένες και επιβεβαιώνεται με απεικονιστικές εξετάσεις ότι πρόκειται για παθολογικούς μεταστατικούς λεμφαδένες, ή
- όταν ο ασθενής δεν έχει κλινικά θετικούς λεμφαδένες αλλά η βιοψία του φρουρού λεμφαδένα είναι θετική για κακοήθεια.
Ο λεμφαδενικός καθαρισμός μπορεί να αφορά τον τράχηλο, τις μασχάλες, τους βουβώνες, καθώς και συνδυασμό των περιοχών αυτών ανάλογα με την περίπτωση.
Συμπληρωματική Θεραπεία
Ως συμπληρωματική θεραπεία στο μελάνωμα εννοούμε τη θεραπεία στην οποία υποβάλλονται οι ασθενείς πέραν της χειρουργικής.
Η συμπληρωματική θεραπεία που χρησιμοποιείται κατεξοχήν είναι η ανοσοθεραπεία και η στοχευμένη θεραπεία με μονοκλωνικά αντισώματα.
- Ανοσοθεραπεία
Πρόκειται για τη θεραπεία που χορηγείται στους ασθενείς με μελάνωμα προχωρημένου ΙΙ σταδίου ή σταδίου ΙΙΙ εφόσον η χειρουργική εξαίρεση του όγκου και των λεμφαδενικών μεταστάσεων είναι πλήρης. Η συμπληρωματική ή επικουρική θεραπεία για το μελάνωμα είναι η ανοσοθεραπεία με ιντερφερόνη-άλφα. Πρόκειται για μία ουσία που παράγεται φυσιολογικά από τα λευκά μας αιμοσφαίρια ως άμυνα εναντίον των ιών και των καρκινικών κυττάρων. Η θεραπεία με ιντερφερόνη-α καθυστερεί τον χρόνο μέχρι την εμφάνιση υποτροπής του καρκίνου και συνεπώς θεωρείται ότι βελτιώνει την ποιότητα των ασθενών, χωρίς όμως να έχει αποδεχτεί ότι αυξάνει το προσδόκιμο επιβίωσης από τη νόσο. - Βιοψία του φρουρού λεμφαδένα
H Στοχευμένη Θεραπεία με αναστολείς BRAF ή χρήση μονοκλωνικών αντισωμάτων αφορά κατά κανόνα ασθενείς με μελάνωμα σταδίου ΙV, όπου η νόσος έχει διασπορά σε απομακρυσμένους λεμφαδένες ή μεταστάσεις σε απομακρυσμένα όργανα όπως ο εγκέφαλος, οι πνεύμονες, το ήπαρ κ.α. Στην περίπτωση που η ανάλυση του όγκου αποδείξει την ύπαρξη της μετάλλαξης BRAF στα καρκινικά κύτταρα, οι κλινικές μελέτες έχουν δείξει εξαιρετικά αποτελέσματα επιμήκυνσης του χρόνου επιβίωσης από την νόσο ακόμη και σε ασθενείς με πολλαπλές απομακρυσμένες μεταστάσεις. Παρόμοια καλά αποτελέσματα έχουν επιτευχθεί με ανοσοθεραπεία με τη χρήση μονοκλονωνικών αντισωμάτων. - Χημειοθεραπεία, Ακτινοθεραπεία, Περιοχική Χημειοθεραπεία
Σε γενικές γραμμές το μελάνωμα είναι ανθεκτικό στα περισσότερα σχήματα χημειοθεραπείας όπως και στην ακτινοθεραπεία. Ωστόσο σε προχωρημένες περιπτώσεις οι ασθενείς μπορούν να ωφεληθούν σε ό,τι αφορά τον τοπικό έλεγχο της νόσου με σχήματα ακτινοθεραπείας, όπως και να υποβληθούν σε κάποια σχήματα χημειοθεραπείας προκειμένου να ελεγχθεί η ταχεία εξάπλωση της προχωρημένης νόσου.Σε ειδικές περιπτώσεις προχωρημένου καρκίνου των άκρων, εμφαρμόζεται σε εξειδικευμένα κέντρα του εξωτερικού η λεγόμενη περιοχική χημειοθεραπεία, όπου γίνεται υψηλής συγκέντρωσης χημειοθεραπεία μόνο στον πάσχον άκρο.

Αναστάσιος Στρεβίνας
Πλαστικός Χειρούργος
Θεσσαλονίκη